Les troubles digestifs persistants (ou dyspepsie) minent le quotidien d’une part grandissante de la population : de 25 à 40% des adultes sont touchés par le syndrome dyspeptique ! (source : Investigating dyspepsia, BMJ 2008;337:a1400)
Ballonnements, crampes, douleurs, brûlures, éructations, inconfort … on parle communément de troubles dyspeptiques pour ces affections de l’estomac, un sujet à prendre au sérieux car il porte en lui les germes de maladies plus lourdes et représente une souffrance chronique pour les patients.
Cet article aborde le problème de digestion chronique sous ses différents angles :


- qu’est ce que la dyspepsie ?
- quels en sont les symptômes ?
- quelles en sont les causes ?
- et pour finir, comment peut-on la soigner ?
Définition : dyspepsie, le mal du siècle
Qu’est ce que la dyspepsie fonctionnelle ? Mon approche n’est pas celle du médecin, mais plus celle du patient, qui ne “sait” pas mais subit. Elle a pour vocation d’aider les personnes concernées à identifier ce qui leur arrive, comprendre qu’elles ne sont pas seules, et trouver des pistes de solution. Commençons par formaliser ce que signifie “dyspepsie” pour y voir clair. Du latin dyspepsia, le syndrome dyspeptique illustre une difficulté digestive protéiforme, produisant des désagréments d’intensité variable (allant jusqu’à des douleurs violentes), touchant les organes de la région supérieure de l’abdomen (estomac). Wikipédia décrit la dyspepsie comme “un ensemble de symptômes, de douleur ou de malaise épigastrique dont l’origine se situerait au niveau de l’estomac ou des structures proches.” (source). Selon la HAS, la dyspepsie est “un trouble digestif caractérisé par une douleur et un inconfort chronique centré sur la région de l’estomac, ou épigastre. Elle se traduit par une impression de « mal digérer ».” Une définition de “dyspepsie” ne peut selon moi en rester à une approche aussi généraliste. Plus concrètement, la dyspepsie est un trouble fonctionnel d’origine gastro-duodénale, une anomalie du fonctionnement de l’estomac qui perturbe intensément le processus de digestion. Elle ne se caractérise donc pas par des lésions mais par un dysfonctionnement systémique. On la considère comme avérée lorsque les différents symptômes (voir plus bas) sont :- chroniques
- cumulés
- sans cause organique (maladie déclenchante)
- présents de façon régulière depuis au moins 3 mois consécutifs.

(critère de Rome III – Source)
Si la dyspepsie s’identifie sans difficulté (« je digere mal », « j’ai du mal à digerer »…), la prise en charge du malade dyspeptique est complexe en raison :- de la nature plurifactorielle de ses origines (alimentaires, fonctionnelles, allergiques, dysbiotiques, nerveuses…)
- de la variété des symptômes : douleurs, crampes, ballonnements, régurgitations, nausées, perte d’appétit, déminéralisation, malabsorption, brûlures…
- des conséquences de ces derniers sur l’organisme : malnutrition, carences, troubles comportementaux, dépression, anémie, etc.
“Je ne digère plus rien” : les symptômes du syndrome dyspeptique
La première chose à comprendre est que la dyspepsie est une affection “au long cours” : le problème de digestion chronique n’apparaît pas du jour au lendemain, on ne “tombe” pas en dyspepsie comme on attrape une gastro ! Par analogie, on peut la comparer à la surdité : ce n’est que passé un seuil de perte d’audition que le patient consulte.- Avant ce seuil, il “entend mal”… mais il entend.
- Passé ce seuil, il n’entend plus suffisamment pour poursuivre une vie sociale normale

(source)
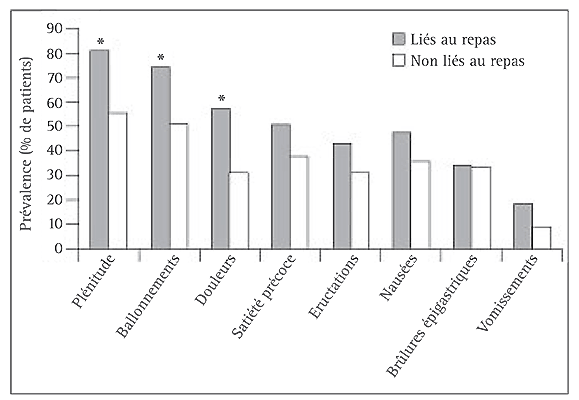
Voici les symptôme les plus communément rencontrés :Nausée après repas : l’écoeurement quotidien
L’état nauséeux est l’une des grandes souffrances de la dyspepsie. On le décrit plus comme une sensation diffuse (qui déclenche quand-même parfois des vomissements !) qu’une douleur identifiée. Le plus souvent la nausée vient après manger, mais il arrive qu’elle persiste tout au long de la journée. Le sujet ressent un état d’inconfort qu’il peine à définir : “j’ai sans cesse envie de vomir”, “je régurgite du matin au soir”, “j’ai l’impression d’avoir mangé un produit avarié”, etc. Cette sensation s’accompagne régulièrement de troubles des selles, que ce soit sous forme de constipation ou au contraire de diarrhée légère (ou même aigüe). Dans ces conditions, nausée après repas et perte d’appétit font malheureusement bon ménage : vous l’aurez compris, il devient difficile d’envisager la prise de nourriture avec sérénité ! Ainsi, l’état nauséeux permanent initie par ricochet des troubles alimentaires évidemment délétères à moyen-long-terme :- “j’ai faim mais ne veux pas manger pour éviter la nausée”
- “parfois je mange excessivement par frustration de ne manger jamais assez… (non, le malade dyspeptique n’est pas anorexique…)”
Douleur estomac après repas… mais pas que !
L’intensité de la dyspepsie est parfois telle qu’elle occulte littéralement le vécu du porteur : le dyspeptique “entre en douleur”, il en vient à produire une pensée ruminante qui répète à l’infini le triptyque “douleur creux estomac”. Impossible de dégager son esprit dans les moments de crise ! Mal à l’estomac avant de manger, crampes d’estomac après le repas, douleurs au sternum entre les repas, douleur épigastrique… La douleur abdominale est partout, tout le temps. Parfois sourde, parfois vive, elle irradie indifféremment dans toutes les zones de l’estomac.Pesanteur, estomac lourd et ventre gonflé
Nous parlons ici de l’ “aérogastrie”. Je vous vois venir : non, le patient ne produit pas de gaz d’avions. Derrière ce terme scientifiquement barbare se cache en réalité le phénomène mieux connu de ballonnements. Les ballonnements sont le résultat d’une accumulation de gaz dans l’estomac en quantité excessive. Ces gaz augmentent le volume abdominal anormalement et le patient vit une pesante sensation d’estomac plein. Il ne ressent aucune faim car le message transmis par son estomac, quelle que soit la quantité d’aliments ingurgités, correspond à la gêne perçue après un réveillon ! La sensation de ventre gonflé génère le plus souvent par une impression de satiété avant les repas (satiété précoce), ou après (réplétion post-prandiale). Manger sans faim est donc le quotidien du dyspeptique chronique… L’estomac pèse, ce poids pèse sur le moral, le moral pèse sur l’estomac et, progressivement, le patient ne se perçoit plus comme un “ventre trop plein”.Éructation : la malédiction des rots fréquents
“Je rote beaucoup”, c’est grave Docteur ? Éructation, définition : “l’éructation est l’expulsion de gaz du tube digestif (principalement de l’œsophage et de l’estomac) par la bouche. Elle s’accompagne souvent d’un son et parfois d’une odeur caractéristique” (Wikipedia) Les éructations répétées sont le corollaire direct des ballonnements : qui dit gaz en excès dit obligation de s’en débarrasser… Je vous laisse réfléchir au plus court chemin pour cela. Les patients dyspeptiques sont, de fait, sujets à des éructations incessantes, épuisantes autant physiquement que moralement (roter tout le temps n’est pas ce qui se fait de mieux pour favoriser la vie sociale).Le reflux gastro-oesophagien
Plus communément appelés “brûlures d’estomac”, les reflux gastriques consistent en une remontée de sucs gastriques, aux propriétés particulièrement acides (l’acide gastrique, ça vous dit quelque chose ?). Ces sucs sont produit par le corps pour attaquer les aliments qu’il reçoit et leur acidité est, en principe, tout à notre avantage : pas de sucs, pas de digestion. Mais dans un contexte de dyspepsie, le dosage est perturbé et les sucs attaquent l’œsophage qui, lui, n’est pas du tout équipé pour faire face aux régurgitations acides. Autant vous dire que c’est assez inconfortable.Problèmes digestifs et fatigue :
Pour parfaire le tableau, troubles digestifs et grosse fatigue font bon ménage : la plupart du temps, les troubles gastro intestinaux décrits plus haut s’accompagnent d’un état de fatigue persistante et lourde, qui accable mes interlocuteurs et augmente leur perception d’irrévocabilité. Cette fatigue est proche de celle ressentie avant une grippe, les courbatures en moins. Selon les jours et les repas, le ressenti patient peut aller d’une sensation fatigue passagère à un véritable épuisement généralisé. Cette digestion fatigante s’explique entre autres par :- une malabsorption d’éléments nutritifs au moment de la digestion, alors qu’elle nécessite beaucoup d’énergie
- un phénomène inflammatoire associé à la digestion qui « pompe » toute l’énergie sur l’instant.
Dyspepsie : causes et prévention
Les recherches progressent et les moyens mis en oeuvre pour la comprendre croissent à mesure que les patients en souffrance augmentent. Mais à ce jour, personne n’est en capacité de pointer un binôme “cause-effet” systématique. Les dysfonctionnements de l’estomac le plus souvent identifiés dans le cadre de la dyspepsie sont :- une vidange de l’estomac ralentie après les repas
- une hypersensibilité du tube digestif lors de sa distension
- une réduction de sa capacité de distension lors des repas
| Consommation régulière | Troubles du comportement alimentaire | Stress |
| Alcool | Manger trop | Fatigue |
| Tabac | Manger trop vite | Anxiété |
| Médicaments susceptibles d’irriter l’estomac : aspirine, anti-inflammatoires, stéroïdiens, certains antibiotiques, traitement de la thyroïde, etc.* | Manger dans de mauvaises conditions (en situation de stress par exemple) | Dépression |
| Aliments contre-indiqués : trop gras, trop crus, etc | Burnout |

(Source)
En lisant ce tableau, vous comprendrez qu’il répond à la fois à la question de la cause et de la prévention : en réduisant les facteurs déclenchant, on réduit les risques. C’est assez logique quand on y pense… Evidemment, tout n’est pas si simple et on ne fait pas toujours ce qu’on veut. Si on ne “peut” pas se prémunir, on passe au chapitre suivant : le traitement de la dyspepsie chronique.Dyspepsie : traitement naturel ou traitement médical ?
Médecine et naturopathie : deux approches complémentaires de le dyspepsie
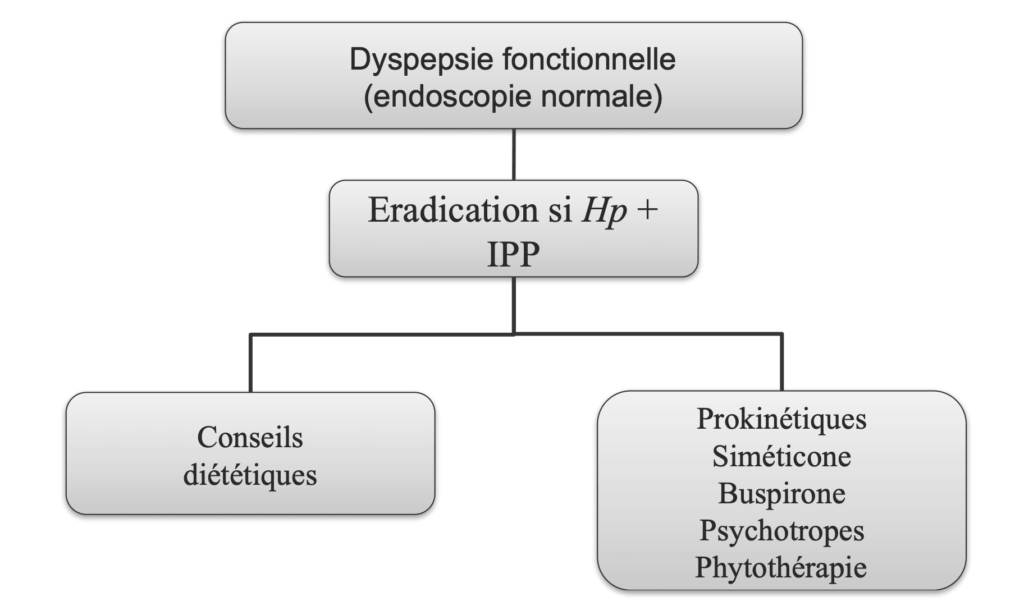
Avant tout, je tiens à vous rassurer : oui, on peut diminuer, voire soigner la dyspepsie ! La première étape passe par votre médecin : il s’agit d’exclure de l’analyse toute maladie non-diagnostiquée (pour rappel, n’est qualifiée de dyspepsie qu’un état général sans cause apparente, autrement dit sans maladie associée). En général, cette première étape passe par des tests classiques destinés à écarter du diagnostiques des pathologies plus “lourdes”. En particulier :- Prises de sang et tests bactériologiques (infection Helicobacter Pylori notamment)
- Tests d’allergies (lactose, fructose, etc.)
- Endoscopie haute

(R Jian, Hôpital Européen Georges Pompidou, Paris)
Si le médecin peut vous apporter une aide conjoncturelle (par exemple la prescription d’inhibiteurs de la pompe à proton – IPP – en traitement de fond pour réduire les sécrétions acides), c’est au nutrithérapeute – naturopathe que revient la tâche de vous accompagner sur le long-terme et de façon structurelle, dans une forme de “reparamétrage fonctionnel”.



